La rotura del ligamento cruzado anterior (LCA) y su posterior reconstrucción implican una de las recuperaciones más exigentes de la cirugía ortopédica. El retorno deportivo completo requiere entre 9 y 12 meses en la mayoría de los protocolos actuales, aunque muchos pacientes regresan a actividades cotidianas plenas en 3-4 meses. Esta guía explica las fases, los objetivos de cada una y por qué los plazos existen.
Por qué la recuperación del LCA es larga
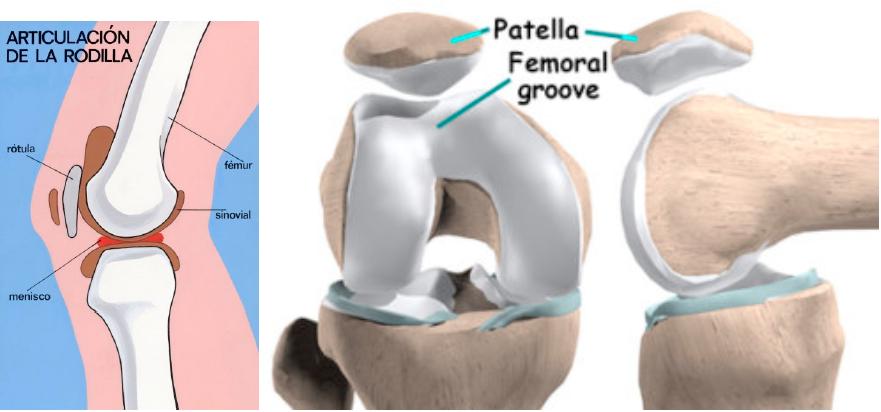
El injerto utilizado para reconstruir el ligamento (habitualmente del propio tendón rotuliano, semitendinoso o cuadricipital) pasa por un proceso biológico llamado ligamentización: el tejido trasplantado se indiferencia y se convierte progresivamente en tejido ligamentoso funcional. Este proceso dura entre 9 y 18 meses y no puede acelerarse artificialmente. Apresurar el retorno deportivo antes de que el injerto esté biológicamente maduro multiplica el riesgo de re-rotura.
Fase 1: protección temprana (semanas 0-2)
Los días siguientes a la cirugía se centran en el control del dolor y el edema, y en la protección del injerto. Los objetivos concretos son:
- Control del dolor y la inflamación con analgesia prescrita, aplicación de frío local (15-20 minutos, varias veces al día) y elevación del miembro.
- Recuperación de la extensión completa de la rodilla (0°) como prioridad; el déficit de extensión postoperatorio puede convertirse en una rigidez persistente si no se aborda de inmediato.
- Activación del cuádriceps: ejercicios isométricos (tensado sin mover la rodilla) para prevenir la atrofia muscular refleja.
- Deambulación con muletas y carga parcial según la pauta indicada por el cirujano.
La ortesis articulada —si se prescribe— protege la rodilla durante esta fase; no todos los protocolos la utilizan ni durante el mismo tiempo.
Fase 2: recuperación de rango articular y control muscular básico (semanas 2-6)
Se trabaja de forma activa para recuperar el rango de flexión hasta 120-130°, y se progresa en la carga hasta la marcha autónoma sin muletas. Los objetivos funcionales de esta fase incluyen:
- Subir y bajar escaleras con control y sin cojera.
- Inicio del trabajo propioceptivo en bipedestación (ejercicios de equilibrio sobre la pierna operada).
- Fortalecimiento progresivo en cadena cinética cerrada (sentadillas de baja amplitud, prensa de piernas de rango corto).
- Resolución del síndrome de fibrosis articular precoz (artrofibrosis) si aparece.
Fase 3: fortalecimiento y control neuromuscular (semanas 6-12)
El injerto está en su fase de mayor vulnerabilidad biológica (proceso de revascularización), por lo que la progresión del cargamento debe ser cuidadosa pese a que el paciente puede subjetivamente sentirse bien. Los objetivos son:
- Rango articular completo (0-130° o más).
- Marcha completamente normalizada sin compensaciones.
- Inicio de la carrera en línea recta a baja intensidad (habitualmente al final de esta fase, entre las semanas 10 y 12).
- Fuerza del cuádriceps e isquiotibiales al 60-70% de la pierna sana (evaluada con test isocinético si está disponible).
Fase 4: carrera y acondicionamiento funcional (meses 3-6)
El paciente retoma la carrera progresiva, comenzando en línea recta y avanzando hacia cambios de ritmo y, más adelante, cambios de dirección. Se realizan ejercicios de fuerza más exigentes, pliometría de bajo impacto y trabajo de agilidad. Durante esta fase:
- Se evalúa la simetría de fuerza entre ambos miembros; el objetivo es alcanzar el 80-85% antes de iniciar actividades de mayor impacto.
- Se mantiene la precaución con los movimientos de pivote y cambio de dirección brusco, que generan la carga más alta sobre el injerto.
- El trabajo mental (gestión del miedo la relesión y la confianza en la rodilla operada) comienza a tener relevancia; la psicología deportiva puede ser un recurso valioso.
Fase 5: retorno deportivo (meses 6-12)
El regreso al deporte específico con contacto, cambios de dirección y pivotaje no se recomienda antes de los 9 meses en la mayoría de las guías de práctica clínica actuales, y no antes de que se cumplan todos los criterios de alta deportiva:
- Simetría de fuerza (índice de simetría de extremidades, LSI) > 90% en cuádriceps e isquiotibiales.
- Superación de los tests de salto (hop tests): triple hop, crossover hop, drop jump.
- Ausencia de derrame o dolor articular con la actividad.
- Control psicológico evaluado mediante cuestionario ACL-RSI.
Los plazos son orientativos: la toma de decisión de retorno deportivo debe basarse en criterios funcionales objetivos, no exclusivamente en el tiempo transcurrido desde la cirugía.
Factores que influyen en el resultado
La literatura científica identifica varios factores que modulan la probabilidad de éxito de la reconstrucción del LCA y el retorno deportivo:
- Edad: los pacientes más jóvenes tienen mayor tasa de éxito deportivo pero también mayor tasa de re-rotura (mayor nivel de actividad).
- Tipo de injerto: el injerto de tendón patelar tiene la mayor rigidez pero más dolor de donante; el de isquiotibiales tiene menos morbilidad; el de cuadricipital está ganando evidencia como alternativa. La elección depende del paciente, la actividad y la preferencia del cirujano.
- Lesiones asociadas: la afectación del menisco, el cartílago o los ligamentos secundarios condiciona el protocolo y el pronóstico.
- Adhesión a la rehabilitación: es el factor más modificable y uno de los más determinantes.
Riesgo de re-rotura y cómo minimizarlo
La tasa de re-rotura del LCA reconstruido es de aproximadamente el 5-15% en deportistas que retornan al mismo nivel de actividad. El riesgo es mayor en menores de 25 años, en retornos precoces y en los deportes con alta demanda de pivotaje. Un programa de prevención de lesiones de rodilla (trabajo de estabilización dinámica y técnica de aterrizaje) reduce este riesgo de forma significativa una vez completada la recuperación.
Si ha sufrido una rotura de LCA
La decisión de operar o no (en algunos perfiles de paciente con baja demanda deportiva el tratamiento conservador puede ser una opción válida), el tipo de injerto y el protocolo de rehabilitación deben acordarse con su especialista teniendo en cuenta su situación individual. Una primera consulta le permitirá obtener una valoración diagnóstica precisa, entender las opciones disponibles y planificar el camino con información completa.
Enlaces clínicos recomendados
Para ampliar esta información, revise también:
- tratamiento de ligamento cruzado en Barcelona — Plan de manejo para inestabilidad y retorno funcional seguro.
- cirujano de rodilla en Barcelona — evaluación especializada para dolor, inestabilidad o pérdida de función.
- prótesis de rodilla en Barcelona — alternativa para artrosis avanzada cuando falla el tratamiento conservador.
Si necesita orientación personalizada, puede solicitar una valoración médica para revisar su caso y definir el siguiente paso.